新生儿高胆红素血症学习心得
住培医师 王孟迪
新生儿高胆红素血症(neonatal hyperbilirubinemia, NHB)是因胆红素在体内积聚过多而引起的皮肤或器官黄染的一种疾病,俗话说:十个宝宝九个黄,说明NHB是一种新生儿时期的常见疾病。这个月轮转新生儿科,收治了多例新生儿高胆红素血症患儿,使我对这个疾病有了更深的认识,在此浅谈一下我的学习心得。
1.诊断 目前在我国,多采用美国Bhutani等制作的新生儿小时胆红素列线图或AAP(美国儿科学会)推荐的光疗参考曲线作为诊断或干预标准参考(图1),对于胎龄≥35周的新生儿,当胆红素水平超过95百分位时,定义为高胆红素血症,应当予以干预。NHB的分级还可分为:重度高胆红素血症(TSB峰值超过20 mg/dl);极重度高胆红素血症:(TSB峰值超25 mg/dl);危险性高胆红素血症(TSB峰值超过30 mg/dl)。老师告诉我们,尽管有的宝宝出生后2-3天才出现黄疸,但如果胆红素数值过高,或黄疸进展速度快,也要积极干预,不可简单视作“生理性黄疸”,以免延误治疗。
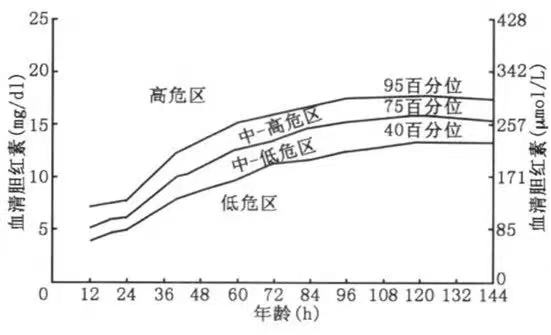
图1 新生儿小时胆红素列线图
(图片来源:2014 年《新生儿高胆红素血症诊断和治疗专家共识》)
2.胆红素值的测定 我们最常用到的方法是血清胆红素测定(TSB)和经皮胆红素水平的测定(TcB),两种方法各有优势,相互补充。TCB结果准确,是诊断高胆红素血症的金标准,并且可以知晓是直接胆红素还是间接胆红素增高;TcB便捷无创,可床旁动态检测胆红素水平,每6-12小时就可以为患儿检测一次。
3.治疗 降低血清胆红素水平,预防胆红素脑病的发生,是治疗NHB的主要目的。主要的治疗方法包括蓝光疗法、药物疗法和换血疗法。我院新生儿科最常使用的治疗手段是蓝光疗法,也是我们在转科时接触到的最多的治疗方法,因此重点介绍光疗。目前,针对胎龄35周以上的新生儿光疗的指征普遍采用2014年《新生儿高胆红素血症诊断和治疗专家共识》,其中高危因素包括:同族免疫性溶血、G6-PD 缺乏、窒息、显著的嗜睡、体温不稳定、败血症、代谢性酸中毒、低白蛋白血症(血清白蛋白 <3g/dL),这些危险因素会增加重度胆红素血症和胆红素脑病的风险,需要积极的干预。针对体重<2500g的早产儿,光疗指征应该进一步放宽。胎龄>35周的新生儿,一般当TSB<222~239 μmol/L (13~14 mg/dl)可停止光疗。在光疗过程中,通常会出现许多副作用,包括皮疹、腹泻、发热等,因此在光疗期间需要注意加强对患儿的观察,预防血容量不足。此外,有研究表明持续暴露于蓝光下24小时者会发生视网膜变性,光疗可能对视网膜黄斑造成伤害,长时间强光疗还可能增加男婴外生殖器鳞癌风险,因此光疗时应注意遮避眼睛和生殖器部位。
药物疗法中最常使用的是静脉注射丙种球蛋白,适用于确诊新生儿溶血病者。此外还有白蛋白,白蛋白是胆红素代谢过程中的重要载体,白蛋白可与胆红素结合,减少胆红素通过血脑屏障,降低胆红素对脑损伤。
换血疗法通常用于病情危及生命的新生儿,如血清间接胆红素超过20mg/dl(342μmol/L),需要通过抽取同血型的血液注入患儿体内,加快代谢循环,来冲淡、稀释患儿体内胆红素的含量。
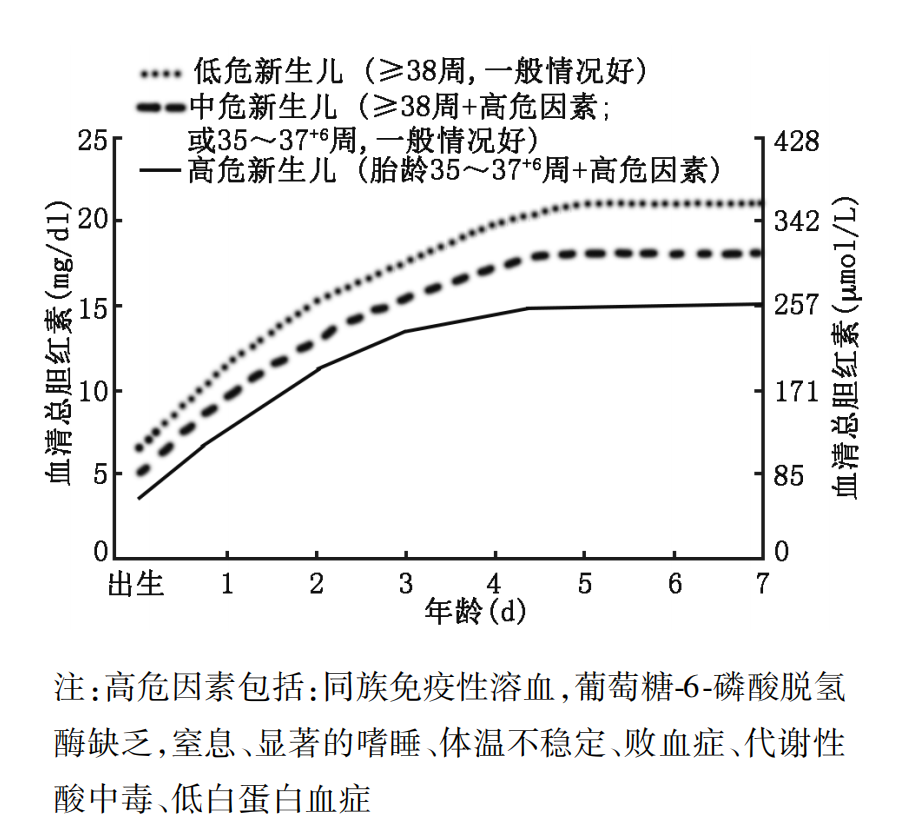
图2 胎龄≥35 周的光疗参考曲线
(图片来源:2014 年《新生儿高胆红素血症诊断和治疗专家共识》)
通过学习发现,NHB的早期干预非常重要,作为医生,应给与患儿积极的治疗,及时监测胆红素数值,观察皮肤黏膜黄染的程度,积极对症处理,降低高胆红素血症,预防胆红素脑病,防止发生儿童残疾等严重后遗症,并及时对父母进行健康宣教,共同呵护患儿的健康。











 浏览次数:加载中...
浏览次数:加载中... 日期:2022-10-09
日期:2022-10-09








 粤公网安备44011402000350号
粤公网安备44011402000350号



